Unsere Praxis ist vom 25.03.2024 – 08.04.2024 aufgrund von Urlaub geschlossen!
Lieber Patient, liebe Patientin,
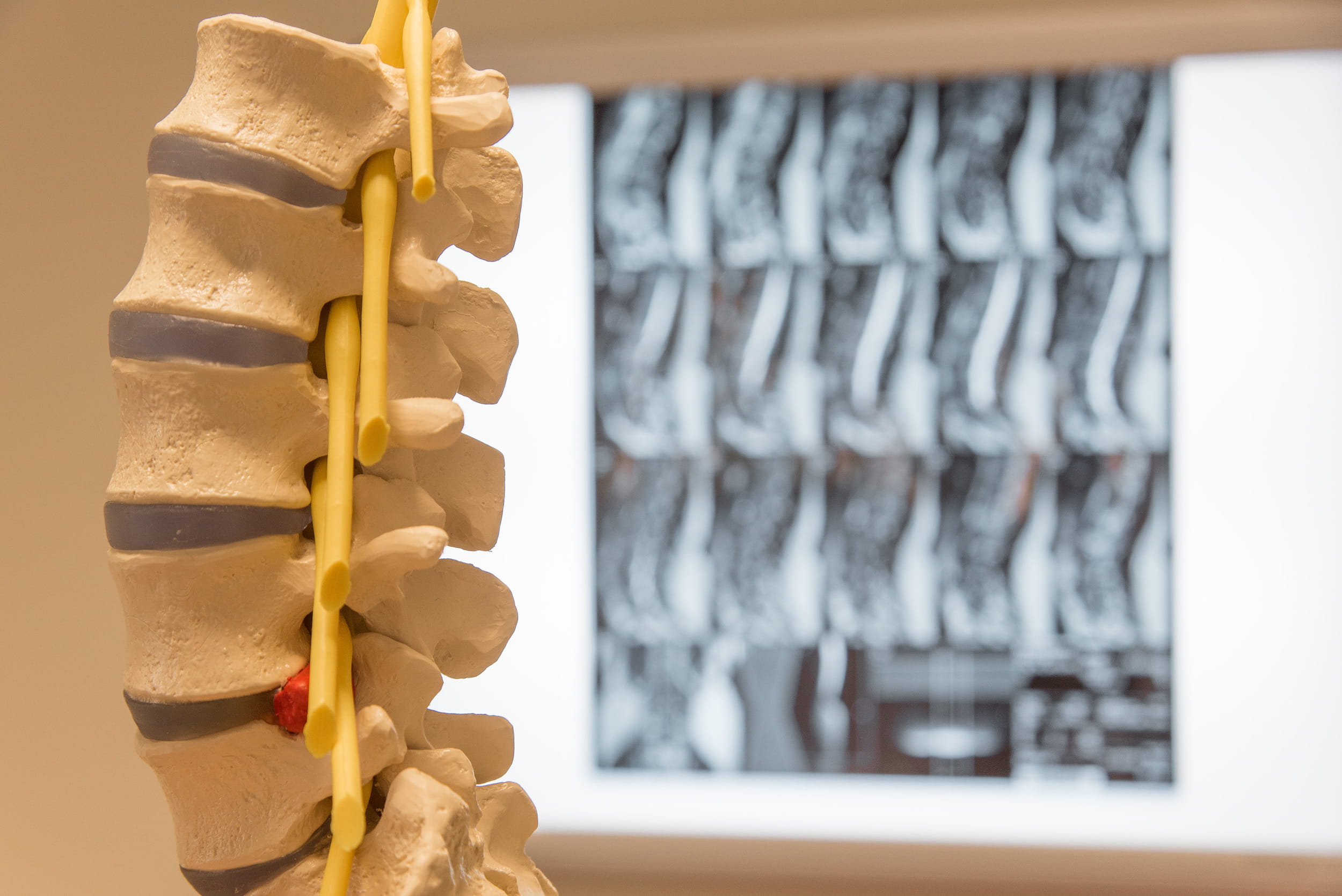
unsere Tätigkeit in der neurochirurgischen Praxis befasst sich mit Rückenbeschwerden der gesamten Wirbelsäule. Wir bieten konservative und operative Therapiemöglichkeiten zur Schmerzlinderung an. Unser Ziel ist es, Ihnen ein Stück Lebensqualität zurückzubringen.
Die Behandlung erfolgt ausschließlich durch Dr. med. Uwe Walendzik an den Standorten Recklinghausen und Marl.
Wir stärken Ihre Rücken!
Unsere Praxis ist vom 25.03.2024 – 08.04.2024 aufgrund von Urlaub geschlossen!
Lieber Patient, liebe Patientin,
unsere Tätigkeit in der neurochirurgischen Praxis befasst sich mit Rückenbeschwerden der gesamten Wirbelsäule. Wir bieten konservative und operative Therapiemöglichkeiten zur Schmerzlinderung an. Unser Ziel ist es, Ihnen ein Stück Lebensqualität zurückzubringen.
Die Behandlung erfolgt ausschließlich durch Dr. med. Uwe Walendzik an den Standorten Recklinghausen und Marl.
Wir stärken Ihre Rücken!
Unsere Praxis ist vom 25.03.2024 – 08.04.2024 aufgrund von Urlaub geschlossen!
Lieber Patient, liebe Patientin,
unsere Tätigkeit in der neurochirurgischen Praxis befasst sich mit Rückenbeschwerden der gesamten Wirbelsäule. Wir bieten konservative und operative Therapiemöglichkeiten zur Schmerzlinderung an. Unser Ziel ist es, Ihnen ein Stück Lebensqualität zurückzubringen.
Die Behandlung erfolgt ausschließlich durch Dr. med. Uwe Walendzik an den Standorten Recklinghausen und Marl.
Wir stärken Ihre Rücken!